Programa de Cáncer de Ovario y Endometrio (COE)
Conócenos
El Programa de Cáncer de Ovario y Endometrio (COE) se inició en 2011 por iniciativa de Diputadas Federales y de la destacada Dra. Dolores Gallardo Rincón, con el objeto de brindar atención integral a las pacientes con cáncer de ovario que acuden al INCan, en 2015 se amplía la cobertura para mujeres con diagnóstico de cáncer de endometrio.
Tiene como objetivos principales los siguientes:
Población
- Acceso a la atención y tratamiento multidisciplinario e integral en cáncer de ovario y cáncer de endometrio a pacientes del Instituto Nacional de Cancerología .
- Programa de prevención, promoción y difusión de información sobre este diagnóstico dirigido a la población en riesgo y población en general.
Profesionales de la Salud
- Programa de Educación dirigido a profesionales de la salud de primer y segundo nivel de atención.
- Programa de fortalecimiento y profundización de conocimientos en cáncer de ovario y cáncer de endometrio a oncólogos médicos y cirujanos oncólogos.
Investigación
- Conocer y sistematizar los tratamientos más adecuados en cáncer de ovario para las mexicanas.
- Vinculación con diversas organizaciones a nivel mundial y nacional con la finalidad de compartir experiencias en la prevención, diagnóstico y tratamiento.
Este programa ha sido posible gracias al apoyo de las Comisiones de Igualdad y Salud de la Cámara de Diputados del Congreso de la Unión y del Senado de la República de varias legislaturas.
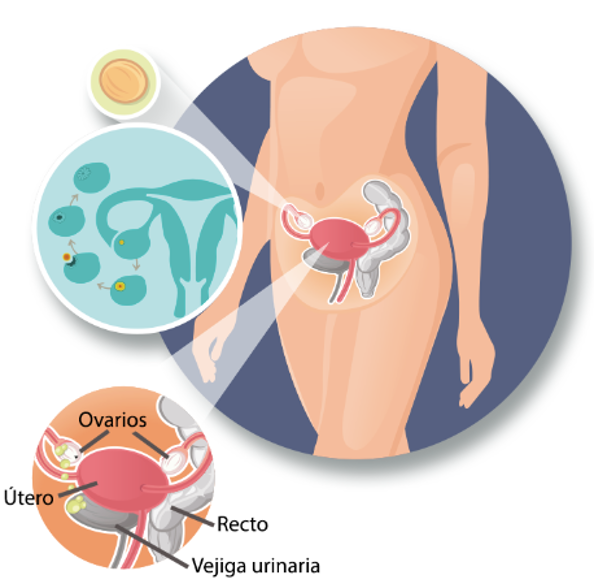
¿Dónde están los ovarios y cuál es su función?
Los ovarios se encuentran dentro de la cavidad pélvica. Por esta razón, las etapas avanzadas del cáncer de ovario pueden afectar otros órganos, como la vejiga o el útero .
- Se encuentran en la parte baja de la pelvis, en ambos lados del útero
- Tienen el tamaño de una almendra.
- Son glándulas que producen hormonas: estrógeno y progesterona.
- En cada ciclo menstrual, uno de los ovarios expulsa un óvulo que llega al útero a través de las trompas de falopio.
- Hyuna Sung, Jacques Ferlay, Et al. Global Cancer Statistics 2020: GLOBOCAN Estimates of Incidence and Mortality Worldwide for 36 Cancers in 185 Countries, A CANCER J CLIN 2021;71:209–249, doi 10.3322/caac.21660 -Gallardo-Rincón D, Et al. Epidemiological overview, advances in diagnosis, prevention, treatment and management of epithelial ovarian cancer in Mexico. Salud Publica Mex 2016;58:302-308. -Programa de cáncer de ovario y endometrio del INCan
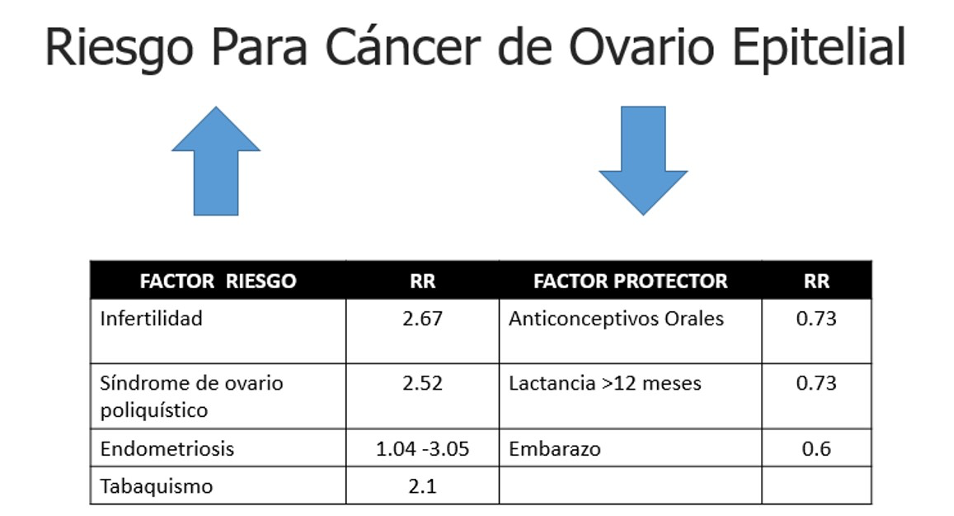
Factores que Aumentan el Riesgo de Cáncer de Ovario

- Inicio de la menstruación antes de los 12 años
- Mayor número de ciclos menstruales en la vida de la mujer
- No haber tenido hijos
- Herencia; tener un familiar cercano (madre, hermana o hija) que ha padecido o padece cáncer de ovario, mamá o colon.
- Terapia de reemplazo hormonal; se usa para tratar los síntomas de la menopausia.
- Edad; el riesgo aumenta con la edad, principalmente después de la menopausia
Los factores de riesgo no lo indican todo.
Presentar uno o incluso varios factores de riesgo no significa que dicha persona tenga la enfermedad.
Aún cuando una mujer con cáncer de ovario tenga un factor de riesgo asociado, a menudo es muy difícil asegurar
que fue el factor único que ha contribuido al desarrollo del cáncer.
Los investigadores han descubierto varios factores específicos que cambian la probabilidad de que una mujer
presente cáncer de ovario epitelial. Estos factores de riesgo no se aplican a otros tipos de cáncer ovárico
menos comunes, como los tumores de células germinales y los tumores estromales.
- Hyuna Sung, Jacques Ferlay, Et al. Global Cancer Statistics 2020: GLOBOCAN Estimates of Incidence and Mortality Worldwide for 36 Cancers in 185 Countries, A CANCER J CLIN 2021;71:209–249, doi 10.3322/caac.21660 - Gallardo-Rincón D, Et al. Epidemiological overview, advances in diagnosis, prevention, treatment and management of epithelial ovarian cancer in Mexico. Salud Publica Mex 2016;58:302-308. - Programa de cáncer de ovario y endometrio del INCan.
Factores que disminuyen el riesgo de cáncer de ovario
Los factores relacionados con la disminución del número de ciclos menstruales a lo largo de la vida.

- Número de embarazos; existe un menor riesgo entre las mujeres que han tenido hijos en comparación con las que no.
- Lactancia; debido a que reduce la exposición de la mujer a altos niveles de estrógenos por aumentar la prolactina.
- Uso de anticonceptivos hormonales; las mujeres que toman anticonceptivos hormonales durante 3 años disminuyen el riesgo de padecer cáncer de ovario en 27% respecto a la población general **
** No se automedique consulte a su médico.
Muchas personas que presentan alguna enfermedad pueden no tener factores de riesgo conocidos, realizarse una correcta revisión con su ginecólogo periódicamente es lo recomendado.
- Hyuna Sung, Jacques Ferlay, Et al. Global Cancer Statistics 2020: GLOBOCAN Estimates of Incidence and Mortality Worldwide for 36 Cancers in 185 Countries, A CANCER J CLIN 2021;71:209–249, doi 10.3322/caac.21660 -Gallardo-Rincón D, Et al. Epidemiological overview, advances in diagnosis, prevention, treatment and management of epithelial ovarian cancer in Mexico. Salud Publica Mex2016;58:302-308. -Programa de cáncer de ovario y endometrio del INCan
Genética del cáncer
El cáncer es una enfermedad genética, es decir, es causado por ciertos cambios en los genes que controlan la forma como funcionan nuestras células, especialmente la forma como crecen y se dividen. Estos cambios incluyen las mutaciones en el ADN, el cual compone nuestros genes.
Los cambios genéticos que aumentan el riesgo de cáncer pueden ser heredados de nuestros padres si están presentes en las células germinativas, que son las células reproductoras del cuerpo humano (óvulos y espermatozoides). Ese tipo de cambios, denominados cambios en la línea germinal, se encuentran en cada una de las células de la descendencia.
Los cambios genéticos causantes de cáncer también pueden presentarse durante la vida de una persona, como resultado de errores que ocurren al dividirse las células o por exposición a sustancias que dañan el ADN, como ciertas sustancias químicas en el humo de tabaco, o por exposición a la radiación, como la proveniente de los rayos ultravioleta del sol.
Los cambios genéticos que ocurren después de la concepción se denominan cambios somáticos (o adquiridos). Pueden presentarse en cualquier momento de la vida de una persona. La cantidad de células del cuerpo que son portadoras de esos cambios depende de cuándo ocurrieron esos cambios.
En general, las células cancerosas tienen más cambios genéticos que las células normales. Sin embargo, el cáncer de cada persona tiene una combinación única de alteraciones genéticas. Algunos de estos cambios pueden ser consecuencias del cáncer y no sus causas. Conforme sigue creciendo el cáncer, ocurrirán cambios adicionales. Aun dentro de cada tumor, las células cancerosas pueden tener cambios genéticos diferentes.
Síndromes hereditarios de cáncer
Las mutaciones genéticas heredadas tienen una función principal en casi 5 a 10 por ciento de todos los cánceres. Los investigadores han identificado una relación entre genes específicos y más de 50 síndromes hereditarios de cáncer, los cuales son enfermedades que pueden predisponer a las personas a padecer ciertos cánceres.
Las pruebas genéticas pueden detectar si una persona dentro de una familia con signos de ese tipo de síndrome tiene una de esas mutaciones. Estas pruebas también pueden mostrar si los miembros de la familia, sin signos obvios de la enfermedad, han heredado la misma mutación que los miembros de la familia portadores de la mutación relacionada con el cáncer. (Para obtener más información, consulte este resumen sobre pruebas genéticas para síndromes hereditarios de cáncer).
Las valoraciones de un experto en genética serán decisivas para recomendar y considerarse las pruebas genéticas como forma de detectar el riesgo de cáncer, principalmente cuando una persona tiene antecedentes familiares o individuales que indican la presencia de una enfermedad heredada con riesgo de cáncer, siempre y cuando los resultados de la prueba puedan interpretarse de manera adecuada (o sea, que se pueda decir con claridad si un cambio genético especifico está presente o ausente), y cuando los resultados proporcionan información que guiará la atención médica futura de la persona.
Los cánceres no causados por mutaciones genéticas heredadas a veces pueden dar la impresión de que "vienen de familia". Por ejemplo, un ambiente compartido o el mismo estilo de vida, tal como el consumo de tabaco, puede hacer que cánceres similares se presenten en los miembros de una familia. Sin embargo, ciertos patrones familiares (como el tipo de cáncer, otras enfermedades no cancerosas observadas y la edad en la que se presenta el cáncer) pueden indicar la presencia de un síndrome hereditario de cáncer.
Aunque una mutación que predispone al cáncer se encuentre presente en una familia, esto no significa necesariamente que todos los que hereden la mutación padecerán cáncer. Existen varios factores que influyen en las consecuencias que puede tener la mutación en una persona en particular, como el patrón hereditario del síndrome de cáncer.
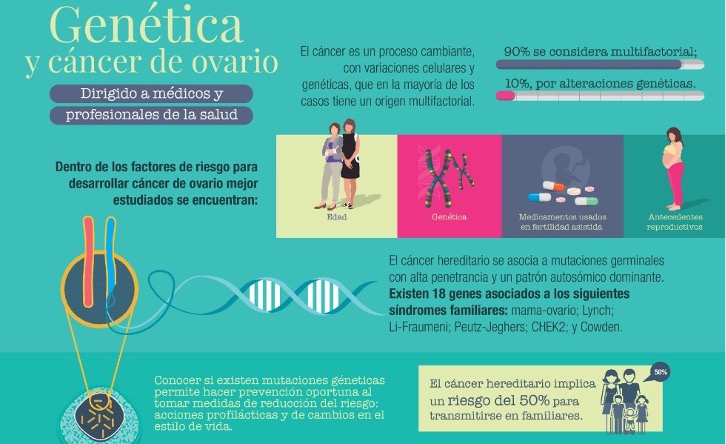
Ejemplos de genes que pueden cumplir una función en los síndromes hereditarios de cáncer.
El gen mutado más común en todos los cánceres es TP53, el cual produce una proteína que inhibe el crecimiento de los tumores. Además, las mutaciones de la línea germinal en este gen pueden causar el síndrome de Li-Fraumeni, una enfermedad heredada muy poco común que causa un mayor riesgo de padecer ciertos cánceres.
Las mutaciones heredadas en los genes BRCA1 y BRCA2 están asociadas con el síndrome hereditario de cáncer de mama y ovario, que es una enfermedad marcada por un aumento de riesgo de por vida para esos cánceres en mujeres. Se han asociado otros tipos de cáncer con este síndrome, entre ellos, los cánceres de páncreas y de próstata, así como el cáncer de mama masculino.
Otro gen que produce una proteína inhibidora de tumores es el gen PTEN. Las mutaciones en este gen están relacionadas con el síndrome de Cowden, una enfermedad heredada que aumenta el riesgo de cánceres de mama, tiroides, endometrio, y de otros tipos. Para más información sobre el papel que desempeñan los genes en los síndromes hereditarios de cáncer, vea Pruebas genéticas para síndromes hereditarios de cáncer.
Resultados de pruebas genéticas
Por lo general, las pruebas genéticas son ordenadas por el doctor o por otro proveedor de atención médica. La orientación genética puede ayudar a que las personas tomen en cuenta los riesgos, los beneficios y las limitaciones de las pruebas genéticas en su situación particular.
Los resultados de las pruebas genéticas pueden ser positivos, negativos o inciertos. Un asesor en genética, un doctor o algún otro profesional de salud capacitado en genética pueden ayudar a una persona o a una familia a entender los resultados de sus pruebas. Estos profesionales también pueden explicar los hallazgos fortuitos de las pruebas, como un factor de riesgo genético de una enfermedad que no tiene relación con el motivo por el cual se hizo la prueba. También pueden clarificar las implicaciones de los resultados de las pruebas a otros miembros de la familia.
Los resultados de las pruebas médicas normalmente se incluyen en la historia clínica de la persona, especialmente si un doctor o algún otro proveedor de atención médica ordenaron la prueba o fueron consultados sobre los resultados de la misma. Por lo tanto, las personas que consideran hacerse pruebas genéticas deben entender que otras personas u organizaciones con legítimo acceso legal a sus historias clínicas pueden también conocer los resultados, como por ejemplo, la compañía de seguro médico o el empleador, si este último proporciona seguro médico como beneficio.
No obstante, existen medidas de protección legal para prevenir la discriminación por razones genéticas. La Ley contra la Discriminación por Información Genética de 2008 (Genetic Information Nondiscrimination Act of 2008) es una ley federal que prohíbe la discriminación basada en información genética cuando se determinan los requisitos para obtener seguro médico, el tipo de tarifas que se cobrarán y la idoneidad para el empleo. Asimismo, debido a que la información genética de una persona es considerada información de salud, está cubierta por la Norma de Privacidad de la Ley de Responsabilidad y Portabilidad de la Información de Salud de 1996 (Privacy Rule of the Health Information Portability and Accountability Act of 1996).

Secuenciación clínica del ADN
Hasta hace poco tiempo, la mayoría de las pruebas genéticas para el cáncer se centraban en las personas con mutaciones heredadas. Pero al surgir tecnologías más eficaces y menos costosas para la secuenciación del ADN, se ha vuelto más común realizar la secuenciación del genoma completo o del ADN del tumor de una persona.
La secuenciación clínica del ADN puede ser útil para detectar varias mutaciones genéticas de una sola vez. Las pruebas están dirigidas al análisis de múltiples paneles genéticos para detectar muchas mutaciones genéticas o somáticas al mismo tiempo. Estos paneles pueden incluir diferentes genes y se pueden individualizar para tipos de tumores en particular. Los paneles genéticos a los que se dirige la prueba limitan los datos que deben analizarse e incluyen solo los genes conocidos, lo cual hace que la interpretación se haga de manera más sencilla que con métodos más amplios que evalúan el genoma completo (o el genoma del tumor) o partes significativas del mismo. Los análisis de múltiples paneles genéticos son cada vez más comunes en las pruebas genéticas de síndromes hereditarios de cáncer.
La secuenciación tumoral puede identificar mutaciones somáticas que pueden ser la causa del crecimiento de determinados cánceres en particular. También permite a los doctores identificar cuáles son las terapias que podrían servir más para combatir un tumor dado. Por ejemplo, los pacientes cuyos tumores de pulmón albergan ciertas mutaciones podrían beneficiarse de ciertos medicamentos dirigidos a esos cambios en particular.
Las pruebas del ADN tumoral podrían revelar la presencia de una mutación que no se había detectado previamente en ese tipo de tumor. Pero si la mutación ocurre en otro tipo de tumor y ya se ha formulado una terapia dirigida a esa alteración, el tratamiento podría también ser eficaz para ese "nuevo" tipo de tumor.
La secuenciación tumoral también puede identificar mutaciones en la línea germinal. De hecho, en algunos casos, las pruebas genéticas de tumores han mostrado que el cáncer de un paciente puede asociarse con un síndrome hereditario de cáncer que la familia no sabía que estaba presente.
De la misma manera como ocurre con las pruebas de mutaciones específicas en los síndromes hereditarios de cáncer, la secuenciación clínica del ADN tiene consecuencias que los pacientes deben considerar. Por ejemplo, es posible que reciban información fortuita sobre la presencia de mutaciones en la línea germinal que puede causar otras enfermedades en ellos o en los miembros de su familia.
Ref -NIHRef- Bibliografía COE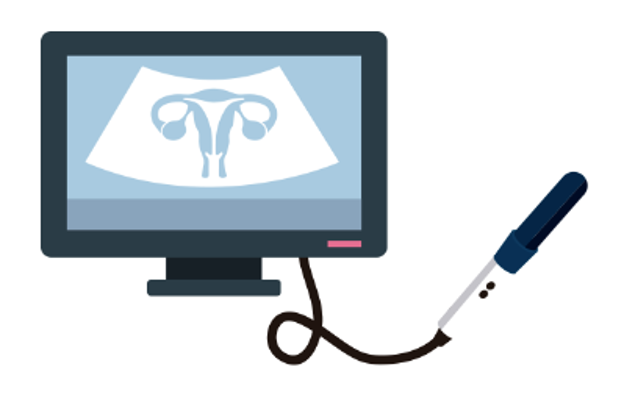
¿Cómo se diagnostica?
Los primeros pasos para diagnosticar el cáncer de ovario son:
- Historia clínica: Para conocer antecedentes familiares, personales y ginecológicos.
- Ultrasonido transvaginal o pélvico: Se usa para visualizar los ovarios y órganos cercanos.
- Análisis de sangre: Para conocer los niveles de antígeno CA 125.
- Examen ginecológico: Indicará si hay alteración en la forma o tamaño del útero, de la vagina, de las trompas de falopio, de la vejiga y del recto.
Con la información obtenida, el médico valorará la necesidad de completar el estudio con alguna otra prueba, como pueden ser:
- Tomografía axial computarizada (TAC)
- Laparoscopia exploratoria
- Laparotomía; es la prueba diagnóstica por excelencia para confirmar el cáncer de ovario. Se realiza a través de una incisión en el abdomen.
Durante esta cirugía puede hacerse biopsias y, si es factible, se puede realizar el procedimiento quirúrgico de tratamiento.
- Hyuna Sung, Jacques Ferlay, Et al. Global Cancer Statistics 2020: GLOBOCAN Estimates of Incidence and Mortality Worldwide for 36 Cancers in 185 Countries, A CANCER J CLIN 2021;71:209–249, doi 10.3322/caac.21660 -Gallardo-Rincón D, Et al. Epidemiological overview, advances in diagnosis, prevention, treatment and management of epithelial ovarian cancer in Mexico. Salud Publica Mex 2016;58:302-308. -Programa de cáncer de ovario y endometrio del INCan.
Tipos de cáncer de ovario
¿Cuántos tipos de cáncer de ovario hay?
Principalmente dos: 95% de los casos, principalmente a partir de los 40 años.
- Cáncer de ovario epitelial. Inicia en las células que cubren el ovario (epiteliales), es decir, la capa más externa. 5% de los casos, en mujeres jóvenes.
- Cáncer de ovario germinal. Inicia en las células germinativas en los folículos en el interior del ovario que forman los óvulos.
Las manifestaciones clínicas del cáncer de ovario epitelial son inespecíficas y pueden confundirse con otros padecimientos menos graves, como síndrome de intestino irritable o síndrome premenstrual. Los signos pueden ser difíciles de reconocer, particularmente en etapas tempranas.
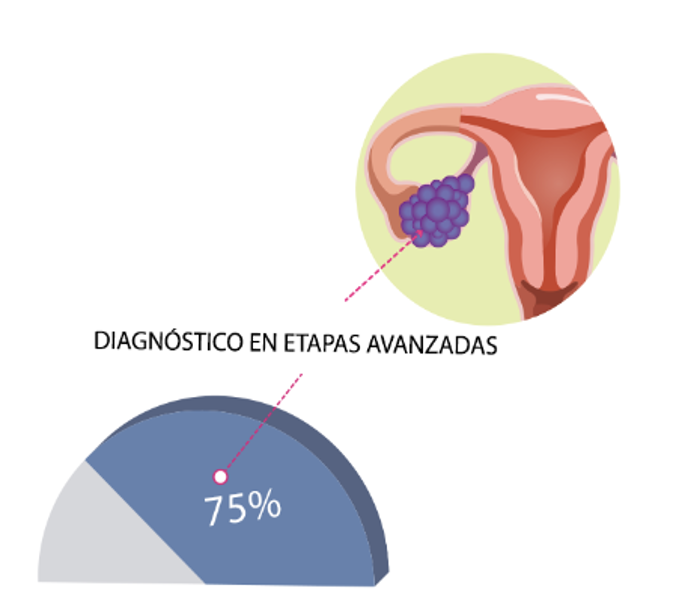
Cerca del 75% de los Diagnósticos de cáncer de ovario epitelial se realiza en etapas avanzadas (estadio III o IV).
- Hyuna Sung, Jacques Ferlay, Et al. Global Cancer Statistics 2020: GLOBOCAN Estimates of Incidence and Mortality Worldwide for 36 Cancers in 185 Countries, A CANCER J CLIN 2021;71:209–249, doi 10.3322/caac.21660-Gallardo-Rincón D, Et al. Epidemiological overview, advances in diagnosis, prevention, treatment and management of epithelial ovarian cancer in Mexico. Salud Publica Mex 2016;58:302-308. -Programa de cáncer de ovario y endometrio del INCan Se autoriza la reproducción parcial o total de los contenidos de esta obra, siempre que no sea con fines de lucro y se cita la fuente.
Tratamiento
¿Cuáles son los tratamientos?
- Cirugía: Es un procedimiento que sirve para resecar el tumor y enfermedad visible, así como para saber la etapa de extensión.
- Quimioterapia: Son medicamentos para combatir las células cancerosas, y pueden ser aplicados por vía oral o intravenosa
En cada caso, la elección del tratamiento depende de la enfermedad, la etapa en la que se encuentra y el estado general del paciente, entre otros factores.
La decisión de iniciar el tratamiento con cirugía o quimioterapia la toma un médico especialista en oncología, por lo que te invitamos a acudir a tu Institución de salud.
-Gallardo-Rincón D, Et al. Epidemiological overview, advances in diagnosis, prevention, treatment and management of epithelial ovarian cancer in Mexico. Salud Publica Mex. 2016;58:302-308.-Programa de cáncer de ovario y endometrio del INCan. Se autoriza la reproducción parcial o total de los Contenidos de esta obra, siempre que se use sin fines de lucro y se cite la fuente.

Todas las mujeres especialmente en la edad de la menopausia deben vigilar la salud de sus ovarios con un ultrasonido transvaginal, con la mayor periodicidad posible, cada 6 meses en casos de herencia familiar de cáncer de ovario, mama y síntomas.
El Cáncer de ovario
- El cáncer de ovario es el tercer tipo de cáncer ginecológico más frecuente en México, se calcula que se diagnostican alrededor de 4,963 casos al año en México, lo que se traduce en 13 casos diarios y un diagnóstico nuevo cada 2 horas y siete muertes diarias.
- Siendo el más común es el de tipo epitelial, el cual nace de la superficie de los ovarios o bien en un cáncer “in situ” en la fimbria de la trompa de falopio y representa el 90 por ciento de todos los casos, afecta a mujeres con más frecuencia de 40 a 59 años de edad.
- Existen otros tipos menos frecuentes como son la variedad germinal que afecta a mujeres jóvenes entres 15 y 25 años, que nace en la célula germinal (óvulos inmaduros), que representa el 10 por ciento, y los tumores del estroma o del tejido ovárico que son muy raros.
- Mientras que en el caso de cáncer de mama y cérvix existe una postura muy clara en cuanto a la recomendación de realizar un estudio para su detección oportuna, practicando la mastografía y el estudio de Papanicolaou, respectivamente, en el caso del cáncer de ovario se recomienda realizar un ultrasonido transvaginal cada seis meses más la determinación del marcador CA 125 especialmente si la mujer se encuentra en la menopausia y si padece de colitis, con especial énfasis en mujeres que tiene historia familiar de cáncer de ovario o mama. Todas las mujeres tienen derecho de vigilar la salud de sus ovarios, por eso deben acudir con Médicos que las valoren y en su caso canalicen a un especialista.
- Existen factores de riesgo como son la menopausia, la historia familiar de cáncer de ovario y mama - ya que entre 15 al 20 por ciento puede haber un patrón hereditario caracterizado por las mutaciones de los genes BRCA1 y BRCA2 - puede estar presente.
Síntomas
Síntomas de alerta

- Distención o dolor abdominal o del bajo vientre
- Molestias al orinar, aumento de la frecuencia y urgencia.
- Estreñimiento y colitis.
- Sangrado vaginal anormal
Medios de Contacto
Teléfono
Correo electrónico
Dirección
AV. San Fernando No.22, Colonia Sección XVI, Delegación Tlalpan, CP 14080 CDMX.
Glosario
Ovario: glándula sexual de la mujer, son dos, producen hormonas ( estrógeno, progesterona) y prepara al ovulo para la fecundación.
terapia de reemplazo hormonal: Hormonas a base de estrógeno y progesterona que toma la mujer en el momento de la menopausia para prevenir los síntomas de la menopausia.
Referencias
Programa de cáncer de ovario y endometrio del INCan
Quiero evaluar mis ovarios, Cédula de detección para cáncer de ovario
Si al leer los signos y síntomas consideras que estas en riego o conoces a alguien con síntomas responde nuestra cédula: https://docs.google.com/forms/d/e/1FAIpQLScB4ZKiPPMTlliwaN4xUwzycBn34ufgAS3PeGyu1RhRSaJ6bA/viewform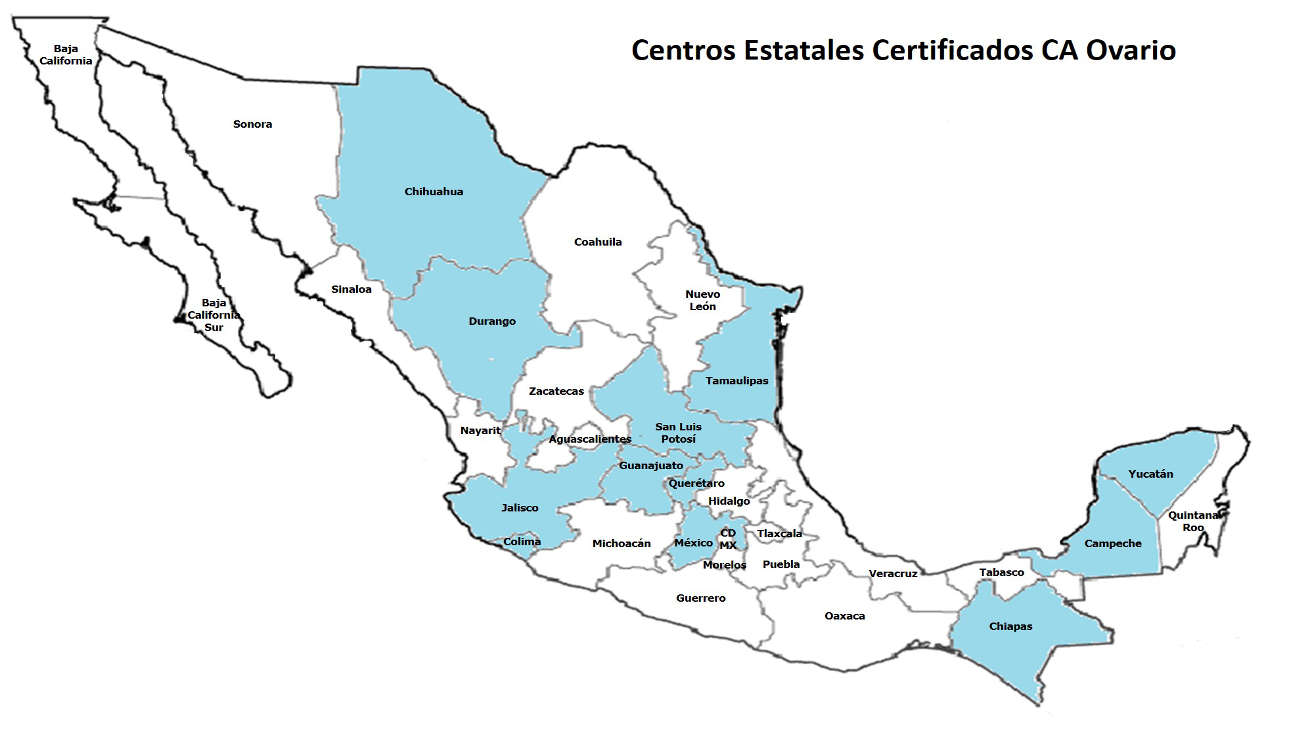
Centros Estatales Certificados CA Ovario
Centro Estatal de Oncología de Campeche
Av. Lázaro Cárdenas 208 (Esq. con Antiguo Camino a Chiná) (Sector de las Flores)
24096 Campeche, Campeche
Hospital Regional de Alta Especialidad Ciudad Salud (Tapachula)
Blvd. SS Juan Pablo II y Blvd. Antonio Pariente Algarín S/N, C.P. 29045, Tapachula, Chis
Centro Estatal de Cancerología de Chihuahua
Av. Colón y Revolución S/N, Zona Centro, C.P. 31000, Chihuahua, Chih.
Instituto Estatal de Cancerología de Colima
Av. General Nuñez esq. Av. San Fernando. Zona Centro. c.p. 28010. Colima
Centro Estatal de Cancerología de Durango
Av. 5 de Febrero esq. Antonio Norman Fuentes S/N. Zona Centro. c.p. 34000. Durango, Dgo
Hospital Regional De Alta Especialidad de Ixtapaluca (Estado de México)
Carretera Federal México-Puebla, Km 34.5, Pueblo de Zoquiapan, Municipio de Ixtapaluca, Estado de México. C.P. 56530
Centro Oncológico Estatal ISSEMYM, Toluca (Estado de México)
Av. Solidaridad Las Torres No. 101, Esq. Prolongación Benito Juárez. Col. Del Parque
Hospital Regional de Alta Especialidad del Bajío (Guanajuato)
Blvd. Milenio 130 San Carlos La Roncha, C.P. 37660. León, Gto.
Instituto Jaliscience de Cancerología (Jalisco)
Calle Coronel Calderón no. 715, S.H. Col. el Retiro, CP. 44280, Guadalajara, Jalisco
Hospital San Javier Guadalajara (Privado)
Av. Pablo Casals 640, Col. Prados Providencia, Jalisco
Hospital General de Querétaro
Avenida 5 de Febrero, 76175 Querétaro
Hospital General Morones Prieto, S.L.P. (San Luis Potosí)
Av. Lázaro Cárdenas 208 (Esq. con Antiguo Camino a Chiná) (Sector de las Flores)
24096 Campeche, Campeche
Hospital Regional de Alta Especialidad en Cd. Victoria Bicentenario 2010 (Tamaulipas)
Libramiento Guadalupe Victoria S/N, Área de Pajaritos Ciudad Victoria, Tamaulipas, CP. 87087
Hospital Regional De Alta Especialidad de La Península De Yucatán, Mérida (Yucatán)
Km. 8.5 Carretera Mérida-Cholul. S/N, Col. Maya, C.P. 97134, Mérida, Yucatán.
Hospital General Dr. Agustin O'Horan, Médida (Yucatán)
Avenida Itzaes s/n x Av. Jacinto Canek,Centro,97000 Mérida, Yuc.,México
Sitio Web
La legalidad, veracidad y la calidad de la información es estricta responsabilidad de la dependencia, entidad o empresa productiva del Estado que la proporcionó en virtud de sus atribuciones y/o facultades normativas.












